Tendencias de Enfermería 1(4) 2025
Correo electrónico: mariadelcarmen.aparicio@salud.madrid.org
Link artículo: https://doi.org/10.56533/HPFA7019
DOI: 10.56533/HPFA7019
Original
Aplicación de un protocolo de enfermería para el diagnóstico precoz de disfagia mediante test MECV-V en pacientes neurológicos agudos: estudio prospectivo
María del Carmen Aparicio Laraa, Lara Pérez Martosb, Tania Peláez Hidalgob, Sandra Armas Lópezb, Natalia de Benito Lopesinob, Maviela López Morenob, Ana Isabel Navajo Ortegab, Laura Carrasco Yuberob
a Supervisora, Unidad Neurociencias, Hospital Universitario Virgen de la Princesa, Madrid, España
b Enfermera Asistencial, Unidad Neurociencias, Hospital Universitario Virgen de la Princesa, Madrid, España
Recibido el 15 de diciembre de 2025. Aceptado el 19 de diciembre de 2025.
Disponible en Internet el 31 de diciembre de 2025.
Resumen
Introducción: la disfagia es un síntoma frecuente en pacientes con ictus, que conlleva riesgos significativos como desnutrición, deshidratación y neumonía aspirativa. La Formación Continuada permite identificar y manejar esta condición, de alta prevalencia en pacientes neurológicos. Estudios demuestran que el 50% de los pacientes con ictus y disfagia desarrollan neumonía aspirativa, de ahí la importancia de una evaluación temprana. La implementación del test MECV-V es fundamental para el diagnóstico y manejo de la disfagia. Este test evalúa la seguridad durante la deglución y ayuda a identificar el tipo de alimentos con menor riesgo para el paciente. La evidencia sugiere que la atención integral y la intervención temprana son esenciales para mejorar la calidad de vida y prevenir complicaciones. Objetivos: describir un protocolo de disfagia que permita un diagnóstico precoz y una adaptación personalizada de dieta, para reducir complicaciones y mejorar el pronóstico. Método: estudio descriptivo prospectivo en el Hospital Universitario de La Princesa, analizando la evolución de los pacientes tras la implementación de este protocolo. Resultados: el ictus isquémico fue predominante (83%) en una muestra de pacientes entre 6675 años y estancia media de 10 días. El test MECV-V detectó disfagia en el 35,5% de los pacientes. El 11% precisó nutrición enteral y el 84% dieta adaptada. La reevaluación permitió progresión positiva de dieta en el 90% de casos. Conclusiones: los hallazgos refuerzan la importancia del cribado precoz por Enfermería mediante el test MECV- V, que previene complicaciones, optimiza la recuperación funcional y reduce la estancia hospitalaria.
Palabras clave: disfagia; enfermería, test MECV-V; neurología.
Aplicación de un protocolo de enfermería para el diagnóstico precoz de disfagia mediante test MECV-V en pacientes neurológicos agudos: estudio prospectivo
Abstract
Introduction: Dysphagia is a common symptom in stroke patients, carrying significant risks such as malnutrition, dehydration, and aspiration pneumonia. Continuing education enables the identification and management of this condition, which is highly prevalent in neurological patients. Studies show that 50% of stroke patients with dysphagia develop aspiration pneumonia, highlighting the importance of early assessment. Implementation of the MECV-V test is fundamental for the diagnosis and management of dysphagia. This test evaluates swallowing safety and helps identify the types of food that pose the least risk to the patient. Evidence suggests that comprehensive care and early intervention are essential to improve quality of life and prevent complications. Objectives: To describe a dysphagia protocol that allows for early diagnosis and personalized dietary adaptation to reduce complications and improve prognosis. Method: A prospective descriptive study was conducted at La Princesa University Hospital, analyzing patient outcomes after the implementation of this protocol. Results: Ischemic stroke was predominant (83%) in a sample of patients aged 66–75 years with a mean hospital stay of 10 days. The MECV-V test detected dysphagia in 35.5% of patients. 11% required enteral nutrition and 84% required an adapted diet. Re-evaluation resulted in positive dietary progression in 90% of cases. Conclusions: These findings reinforce the importance of early screening by nursing staff using the MECV-V test, which prevents complications, optimizes functional recovery, and reduces hospital stay.
Keywords: Dysphagia; Nursing, MECV-V test; Neurology.
La disfagia es un síntoma común en pacientes con trastornos neurológicos, como ictus. Estos pacientes pueden experimentar dificultades en diferentes etapas del proceso de deglución, lo que provocaría complicaciones graves, como la desnutrición, la deshidratación y el riesgo de aspiración1.
La fisiopatología de la disfagia en pacientes neurológicos se relaciona con la alteración de los mecanismos neuromusculares que controlan la deglución, dificultando la capacidad para tragar de manera segura. Por lo tanto, es esencial que el profesional de enfermería esté capacitado para identificar y manejar esta condición2.
En el año 2005, un metaanálisis sobre los factores de riesgo asociados a la disfagia determinó la prevalencia en pacientes con ictus, proporcionando una base para el manejo de esta condición y concluyendo que prácticamente el 50% de los pacientes ingresados por ictus con disfagia en unidades de hospitalización, sufrían una neumonía aspirativa3.
La incidencia en España de disfagia en pacientes hospitalizados puede variar dependiendo de la enfermedad neurológica específica, pero se estima que entre el 30%-80% de estos pacientes pueden experimentar disfagia. La neumonía broncoaspirativa se estima en un riesgo tres veces superior en los pacientes con disfagia, respecto a los que no presentan clínica, y en 11 veces superior en los pacientes con signos severos de alteración de la deglución4.
Es importante la valoración precoz de la disfagia en los pacientes neurológicos hospitalizados, aunque no podía concluir que los protocolos actuales fueran eficaces, concluyendo que la valoración precoz de la disfagia es de vital importancia para adaptar la dieta a la condición del paciente5.
Donohue y Coyle, en el año 2016, evaluaron cómo la disfagia afectaba la calidad de vida de los pacientes neurológicos, precisando un abordaje de esta condición en el contexto de la atención integral del paciente6.
El rol de la enfermera para el diagnóstico de la disfagia es fundamental en las primeras horas de ingreso del paciente tras su estabilización y que es posible el manejo adecuado preservando la vida del paciente7.
Por tanto, resulta fundamental la aplicación de protocolos para mejorar la metodología de trabajo enfermero. El test MECV-V recoge la alteración de los parámetros de seguridad (cambio del tono de voz, tos durante o tras la ingesta o desaturación superior al 3% respecto a la pulsioximetría basal) y eficacia (residuos orales, deglución fraccionada, alteración en cierre labial).
El test se realiza con el paciente en sedestación, administrando bolos de diferentes viscosidades (líquidos finos, néctar y pudding) a volúmenes crecientes (5, 10 y 20 ml) que se preparan mezclando agua y espesante. La exploración se inicia a viscosidad néctar y se observa si aparece algún parámetro de seguridad/eficacia alterado. En caso afirmativo, se continúa la exploración con la viscosidad pudding y si ésta no está alterada, puede procederse a la administración de líquidos finos.
Clavé et al. reportan una sensibilidad del 100% y una especificidad del 88% para el diagnóstico de aspiración (paso de alimento a las vías respiratorias) y, una sensibilidad del 83% y especificidad del 64,7% para el diagnóstico de penetración (presencia de alimento por encima de las cuerdas vocales)8.
La desnutrición y la deshidratación son complicaciones importantes en estos pacientes, lo que puede llevar a un deterioro importante de su salud y a un aumento de la morbilidad que puede prolongar la estancia hospitalaria y aumentar la mortalidad.
La identificación y el manejo adecuados de la disfagia son esenciales para mejorar los resultados clínicos y reducir las complicaciones asociadas, mejorando el pronóstico del paciente.
Un estudio noruego del año 2022, evidencia que, en los centros Sociosanitarios, el problema de disfagia en las personas mayores adultas, que además presentan condición neurológica, supera el 80% de los residentes y que el cribado y manejo por enfermería para la modificación de patrones de conducta y dietas, no es suficiente debido a la falta de aplicación de protocolos establecidos y la falta de conocimiento por esos profesionales en manejo de disfagia9.
Por tanto, la implementación de estrategias de intervención temprana puede ayudar a prevenir complicaciones y mejorar la recuperación funcional, justificando el desarrollo de este proyecto.
El objetivo de este estudio es describir la puesta en marcha de un protocolo de diagnóstico precoz de disfagia, a través de la utilización del test MECV-V que conlleva una adaptación personalizada de dieta para reducir complicaciones asociadas y una mejora del pronóstico del paciente neurológico agudo hospitalizado en la Unidad de Neurociencias del Hospital Universitario de La Princesa.
Objetivos secundarios:
- Describir la población de pacientes incluidos en el estudio (sexo, edad, motivo de ingreso, días de estancia hospitalaria).
- Describir el riesgo de desnutrición de los pacientes incluidos en el estudio a través de escala MUST y cuántos de ellos, precisan de suplementación nutricional.
- Describir el riesgo de disfagia de los pacientes incluidos en el estudio a través de test MECV-V.
- Referir los grupos de pacientes que precisan de adaptación de dieta por viscosidad y volumen.
- Describir los grupos de pacientes que precisan adaptación de alimentación con dispositivo de nutrición enteral.
- Describir los grupos de pacientes a los que se les reevalúa con el test MECV-V, para progresar en la adaptación de la dieta.
- Evidenciar las complicaciones asociadas a la disfagia en el grupo de pacientes (broncoaspiración, desnutrición, deshidratación).
Métodos
Diseño de investigación
Estudio descriptivo prospectivo en relación a la evolución de los pacientes neurológicos agudos ingresados en la Unidad de Neurociencias del Hospital Universitario de La Princesa, incluidos en el protocolo de diagnóstico precoz de disfagia, durante el periodo del 1 de marzo al 31 de julio de 2025.
Mediante este diseño se pone a prueba la siguiente hipótesis:
La instauración del protocolo de disfagia que incluye la realización precoz del test MECV-V y la adaptación de la dieta de forma personalizada en los pacientes neurológicos agudos permite hacer un cribado de los pacientes con riesgo de complicaciones relacionadas con la disfagia.
Muestra
El universo de participantes se configura con el total de pacientes que ingresan en la Unidad de Neurociencias del Hospital Universitario de La Princesa, que cumplen los criterios de inclusión establecidos entre el 1 de marzo y el 31 de julio del año 2025.
Para determinar el tamaño muestral de este estudio descriptivo, se calculó teniendo en cuenta una prevalencia esperada del 40%, un nivel de confianza del 99%, un margen de error del 8%, y una población finita de 395 pacientes, ingresados en la unidad durante el año previo, excluyendo fallecimientos, y considerando un 5% de pérdidas esperadas, el tamaño muestral ajustado es de 161 sujetos.
El total de pacientes ingresados en la Unidad de Ictus durante el año 2024 es de 430 individuos, de los cuales 32 fueron exitus y 3 se trasladaron. Tomando como referencia este dato, se estimó que, durante 5 meses se llegaría a saturación de tamaño muestral.
Los criterios de inclusión fueron: a) edad ≥ 18 años; b) diagnóstico de ictus isquémico o hemorrágico. Se excluyeron los siguientes pacientes: a) estado epiléptico; b) pacientes programados para procedimientos neurológicos (embolizaciones, angioplastias).
Instrumentos y medidas
Se ha aplicado el Método de Exploración Clínica Volumen Viscosidad, MECV V, que es una prueba estandarizada de cribaje y valoración clínica de la disfagia orofaríngea. Se administran bolos por vía oral con volúmenes crecientes, habitualmente 5, 10 y 20 mL, y con distintas viscosidades, líquido, néctar, miel y pudding, mientras se monitoriza la seguridad y la eficacia de la deglución. Se registran signos de alteración de la seguridad, tos, voz húmeda y desaturación de oxígeno, y signos de ineficacia, residuos orales o faríngeos y degluciones múltiples. Con los hallazgos se determina la viscosidad y el volumen más seguros, y se orientan recomendaciones dietéticas.
También se aplicó la Malnutrition Universal Screening Tool (MUST), un instrumento breve y validado para el cribaje del riesgo de desnutrición en adultos en ámbito comunitario y hospitalario. Integra tres dominios: índice de masa corporal, pérdida de peso no intencional en los últimos 3 a 6 meses y efecto de enfermedad aguda, cuando se prevé ingesta nula o muy reducida durante más de 5 días. Cada componente se puntúa y la suma clasifica el riesgo como bajo, moderado o alto. La escala incluye recomendaciones de actuación asociadas a cada categoría, como monitorización, intervención dietética y derivación a nutrición clínica. Puede aplicarse de forma rápida por personal sanitario entrenado, facilitando decisiones tempranas y estandarizadas.
Se registró la evolución de la disfagia durante el proceso de hospitalización y aparición de complicaciones asociadas con la disfagia.
Se registraron las intervenciones de enfermería para el manejo correcto de la disfagia (realización test cribado, adaptación de la dieta, medidas higiénico- dietéticas, progresión de dieta).
Se evaluaron variables sociodemográficas: género, edad, fecha de ingreso y alta, estancia hospitalaria.
Las variables clínicas y de protocolo fueron: diagnóstico neurológico (ictus isquémico/hemorrágico), IMC, riesgo nutricional (escala MUST), riesgo de disfagia (test MECV-V), adaptación de dieta inicial, reevaluación con test MECV-V, progresión de la dieta.
Las variables de resultado fueron neumonía por aspiración, atragantamientos documentados, necesidad de SNG/PEG, alta/éxitos.
Intervención, recogida de datos y fuentes de información
El profesional de enfermería de la Unidad realiza una valoración inicial: revisión en historia clínica, identificación de síntomas de disfagia y la observación de la capacidad de deglución a través de la realización del test MECV-V.
Posteriormente, el profesional de enfermería planifica la dieta adaptada y personalizada basada en la evaluación, en función de las características del paciente y que minimice el riesgo de aspiración, modificando la textura de los alimentos y la viscosidad de los líquidos, implementando técnicas de alimentación seguras.
A continuación, el profesional de enfermería realiza seguimiento y monitorización de la ingesta del paciente, su estado nutricional, aparición de complicaciones, ajustando el plan de cuidados si precisa.
Por último, se realiza Educación al Paciente y la Familia sobre la disfagia, sus riesgos y su manejo.
La realización del test MECV-V, la adaptación de la dieta y medidas higiénico-dietéticas se realizan por los profesionales de enfermería y se registra en la Historia Digital del paciente.
El test de disfagia se registra en HCIS: Test de disfagia orofaríngea.
Todos los datos fueron codificados en una base de datos y anonimizados para su análisis posterior.
Análisis estadísticos
El análisis de los datos se realizó con el software SPSS, r. 29 de IBM. Se calculó la media, mediana y desviación típica para las variables cuantitativas, así como la frecuencia y porcentaje de las categorías de las variables cualitativas. Dado el pequeño tamaño de la muestra se aplicó una estadística no paramétrica. Se aplicó el coeficiente de correlación de Spearman para calcular la asociación entre IMC y MUST, así como entre edad y NIHSS. La relación entre sexo y edad se llevó a cabo mediante la prueba U de Mann-Whitney para dos muestras independientes. Se estableció un nivel de significación del 5%.
Aspectos éticos y calidad
El estudio ha sido aprobado por el Comité Ético de Investigación del Hospital Universitario Virgen de la Princesa antes de iniciar la recogida de datos. Se ha cumplido con la ley orgánica 3/2018, de 5 de diciembre, de Protección de Datos de Carácter Personal y el Reglamento Europeo (UE) 2016/679, con la ley 41/2002, de 14 de noviembre, reguladora de la autonomía del paciente, así como con el código de buenas prácticas clínicas establecidas en la Declaración de Helsinki (octubre 2024) y con la ley 14/ 2007 del 3 de julio, la investigación con seres humanos. Todos los participantes han sido informados mediante el correspondiente formulario y han firmado el consentimiento informado (ver Anexo).
Resultados
En relación con la descripción clínica y sociodemográfica de la muestra sometida a estudio, el 83,23% (n = 134) de los participantes tenían ictus isquémico mientras que el 16,77% (n = 27) tenían ictus hemorrágico. En la Tabla 1 se presenta la distribución de los participantes por edades, con más de la mitad de los casos entre los 66 y 85 años. La mediana de edad del grupo sometido a estudio se encuentra entre 66-75 años.
| Edad | n | % |
|---|---|---|
| 25-35 | 3 | 1,86 |
| 36-45 | 7 | 4,35 |
| 46-55 | 11 | 6,83 |
| 56-65 | 29 | 18,01 |
| 66-75 | 45 | 27,95 |
| 76-85 | 43 | 26,71 |
| 86-95 | 23 | 14,29 |
| N | 161 | 100,00 |
Respecto al género, el 55,9% de la muestra eran hombres frente al 44,1% de mujeres.
En relación con la estancia hospitalaria, medida en número de días de ingreso desde su llegada hasta el alta o exitus,el promedio de días de estancia es de 10,25 días.
En cuanto al índice de masa corporal (IMC), no se recogen datos de pacientes que ingresan con nefasto pronóstico vital. Sólo un 0,63% presentó bajo peso al ingreso; un 41,14%, normopeso y un 58,23% tenía sobrepeso/obesidad.
En relación con los resultados de la escala MUST se observa que el 15,04% de los pacientes tienen riesgo desnutrición (Figura 1).
Figura 1. Porcentaje de grupos con riesgo de desnutrición
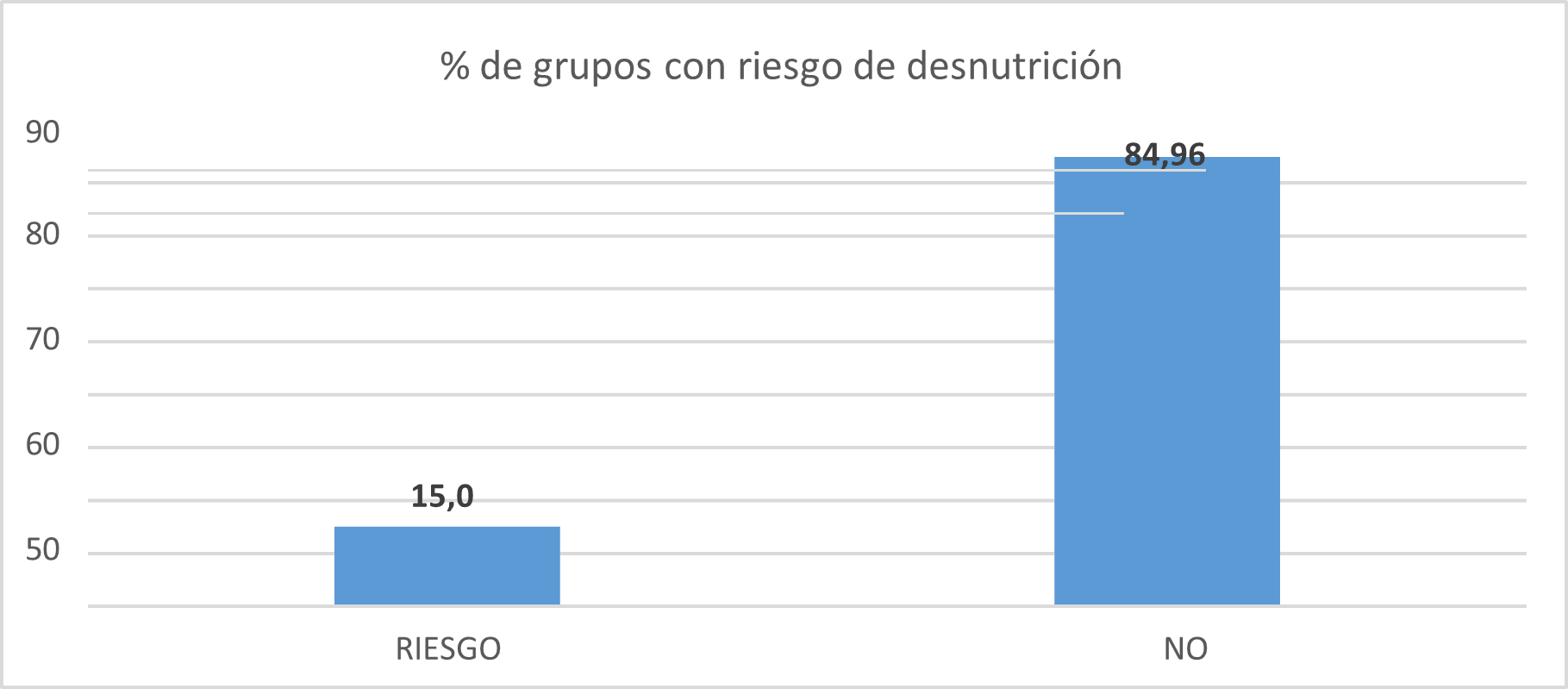
Las variables de IMC al ingreso y la desnutrición diagnosticada a través de escala MUST, no muestran una relación de dependencia presentando un p-valor no significativo (p = 0,272) según el coeficiente de correlación.
AL 11% de los pacientes que presentaban desnutrición, además de adaptación de dieta por consistencia, se le añade suplementación nutricional.
Respecto a la descripción del riesgo de disfagia a través del test MECV-V, se aplicó al 76,40% (n = 123) de los participantes. En 34 casos (21,12%) no se pudo aplicar el test y en 4 casos (2,48%) ya tenían disfagia diagnosticada.
En relación con registro correcto del test MECV-V, el 88% de los pacientes lo tienen perfectamente cumplimentado. El promedio de días desde el ingreso en la unidad hasta la realización del test MECV-V, se sitúa en 1,34 días.
El 35,50 % (n = 43) de los pacientes evaluados presenta disfagia orofaríngea, frente al 64,50% (n = 80) de los pacientes que no presentan disfagia.
La relación entre variable adaptación de dieta con riesgo de disfagia, muestra que el 100% de los pacientes que presentaron un test positivo, se les adecuó una dieta específica.
En relación con la variable colocación de dispositivo de NE en aquellos pacientes con riesgo de disfagia, el 11,63% precisó sonda de alimentación; el resto, 84,37%, se manejó con adaptación de dieta.
De los pacientes que precisaron dispositivo, el 80% fue diagnosticado de broncoaspiración.
En cuanto a la reevaluación con el test MECV-V (46,52%), el 90% progresó hacia texturas y viscosidades menos restrictivas y volúmenes mayores sin aparición de broncoaspiración.
Se ha calculado la relación entre variables sexo y edad, edad y valor del NIHSS, no encontrando significación.
Respecto a las complicaciones relacionadas con el riesgo de disfagia: el 9,30% de los pacientes fueron excluidos por presentar broncoaspiración previa al ingreso en la unidad; el 13,90% presentaron broncoaspiración dentro de la unidad (Tabla 2).
La supervivencia en relación con las complicaciones por disfagia en la unidad es del 95,35%.
| n | % | |
|---|---|---|
| Broncoaspiración | 5 | 11,6 |
| Solo atragantamiento | 1 | 2,3 |
| Broncoaspiración previa | 4 | 9,4 |
| Desnutrición | 0 | 0 |
| Deshidratación | 0 | 0 |
| Sin broncoaspiración | 33 | 76,7 |
Discusión
Los resultados del presente estudio permiten caracterizar el perfil clínico y sociodemográfico de los pacientes con ictus, lo que resulta esencial para orientar las intervenciones de enfermería, especialmente en el diagnóstico precoz y manejo de la disfagia.
En primer lugar, se confirma que el ictus isquémico representa más del 80% de los casos. Según el metaanálisis de Soto en el año 2022, aproximadamente el 80% de los ictus en Europa son de tipo isquémico10. Esta prevalencia se mantiene estable en los registros nacionales, como el Atlas del Ictus en España, que también destaca el predominio del ictus isquémico en todas las franjas etarias11.
Respecto a la distribución por edad, se observa una concentración en los grupos de 66 a 85 años, que representan más del 50% de los pacientes. Este hallazgo es coherente con los datos del estudio IBERICTUS11. El envejecimiento poblacional en España y Europa está directamente relacionado con el aumento de casos, lo que refuerza la necesidad de estrategias preventivas y de atención especializada en geriatría.
La distribución por género muestra una paridad general, aunque en los grupos de edad media (46-65 años), las mujeres son minoritarias. López Espuela et al, analizan diferencias de género en la calidad de vida post-ictus y señalan que las mujeres presentan mayor afectación funcional en edades avanzadas, mientras que los hombres predominan en edades medias12.
En cuanto a la estancia hospitalaria media, el estudio muestra una duración de aproximadamente 10 días. Este dato es relevante, ya que estudios como el de Gaspari et al. reportan estancias más prolongadas (13,7 días), especialmente en casos de ictus hemorrágico o con comorbilidades como diabetes y obesidad13.
La menor duración observada en este estudio podría estar relacionada con una gestión eficiente del alta hospitalaria. Esto se relaciona con una evaluación precoz del test de deglución a los 1,34 días del ingreso hospitalario.
La disfagia post-ictus afecta entre el 20% y el 70% de los pacientes, dependiendo del método de evaluación14. Su detección temprana mediante herramientas como el test MECV-V es fundamental para prevenir complicaciones graves, que puede triplicar la mortalidad en estos pacientes15. En el presente estudio la mortalidad asociada a la broncoaspiración no llega al 5% de los pacientes con disfagia relacionada con el ictus.
La enfermería desempeña un papel clave16 en el cribado de la disfagia, evaluación, seguimiento y educación del paciente y su entorno, mejorando el pronóstico y reduciendo la morbimortalidad asociada.
La escala NIHSS (National Institutes of Health Stroke Scale) es muy utilizada para evaluar la gravedad del ictus y orientar decisiones terapéuticas. El NIHSS no evalúa directamente las funciones relacionadas con la deglución, sino la gravedad de un ictus agudo. Por tanto, pacientes con ictus que afectan áreas cerebrales específicas implicadas en la deglución (como el tronco encefálico o la corteza motora orofaríngea) pueden presentar disfagia significativa incluso con puntuaciones NIHSS bajas17.
La intervención enfermera mediante el MECV-V mejora la seguridad del paciente y optimiza los recursos hospitalarios al reducir la necesidad de pruebas como la videofluoroscopia.
Los resultados obtenidos reflejan una evolución positiva en la mayoría de los pacientes con disfagia, evidenciando la eficacia del protocolo de intervención basado en la reevaluación funcional mediante el test MECV-V. El hecho de que solo un 11,63% de los pacientes haya requerido un dispositivo de nutrición enteral para garantizar una alimentación segura indica que la intervención precoz y el seguimiento personalizado permiten evitar medidas invasivas en la mayoría de los casos.
La recuperación funcional de la musculatura orofaríngea en casi el 90% de los pacientes permitió avanzar hacia texturas menos restrictivas y volúmenes mayores, repercutiendo en la mejora la calidad de vida del paciente y favoreciendo una ingesta más eficaz y un mejor estado nutricional. Este hallazgo subraya la importancia de la rehabilitación activa y del ajuste dinámico de la dieta según la evolución clínica.
En cuanto a las complicaciones asociadas, el bajo porcentaje de aspiraciones con infecciones respiratorias (menos del 12%) y la mínima incidencia de atragantamientos son indicadores de que el protocolo aplicado es seguro y efectivo. La prevención de complicaciones graves y el seguimiento estricto, refuerza la necesidad de mantener una vigilancia continua y multidisciplinar en estos pacientes.
Clavé y García Peris, en su Guía de diagnóstico y tratamiento nutricional y rehabilitador de la disfagia orofaríngea, destacan que la adaptación de texturas y viscosidades, junto con la rehabilitación deglutoria, permite evitar complicaciones como la desnutrición y la broncoaspiración18.
En línea con esto, Calvo Izaguerri et al. señalan que intervenciones como la adaptación de texturas, ajustes posturales, técnicas de deglución y supervisión durante las comidas reducen significativamente el riesgo de aspiración (hasta un 25%) y mejoran el estado nutricional en adultos mayores con disfagia19.
Es fundamental la formación del profesional sanitario en la detección precoz de disfagia y en la aplicación de protocolos estandarizados que permitan una intervención rápida y eficaz, guiando la toma de decisiones clínicas de forma objetiva y previniendo complicaciones graves como neumonía por aspiración, deshidratación y desnutrición.
Por otro lado, el estudio exploratorio realizado por Zulueta et al. revela que la falta de equipos interdisciplinarios y de estandarización en las dietas adaptadas representa un riesgo para los pacientes con disfagia20.
Respecto al uso de nutrición enteral, Mondéjar et al. advierten que, aunque es una herramienta útil en pacientes críticos, su aplicación está limitada por la alta frecuencia de complicaciones gastrointestinales21. Esto refuerza la importancia de evitar su uso innecesario, como se logró en nuestro estudio, donde solo un pequeño porcentaje de pacientes la necesitó.
En relación con las limitaciones del estudio, el registro incompleto en la historia clínica dificulta la recolección de datos necesarios para el análisis. Otro factor que ha limitado la validez de nuestros hallazgos es la ausencia de un grupo control para evaluar el impacto real de las intervenciones realizadas, por lo que se plantea como estudio de continuidad comparar los resultados con una cohorte histórica.
Conclusiones
En relación con la descripción de la población de pacientes incluidos en el estudio, el ictus isquémico es mayoritario superando más del 80% respecto al hemorrágico. En relación con los grupos de edad, casi el 28% del total tienen una edad comprendida entre 66 y 75 años, seguido con poca diferenciación por el grupo de 76 a 85 años, impactando con más del 50% con respecto al resto de edades. La distribución del género es prácticamente paritaria, aunque en los grupos de media edad que incluye desde 46 a 65 años, el género mujer es minoritario.
La estancia hospitalaria media fue de apenas 10 días con mínima variabilidad en función de la gravedad clínica y las complicaciones asociadas. Estos datos permiten contextualizar el perfil de los pacientes a estudio y orientar las intervenciones de enfermería.
Los resultados obtenidos mediante la escala MUST evidencian que más del 80% no presentan riesgo de desnutrición. Al mismo tiempo se ha evaluado el IMC de este grupo de pacientes, evidenciando que más de la mitad ingresan con normopeso. El estado ponderal no es suficiente para descartar desnutrición en pacientes neurológicos agudos.
En relación con la descripción del riesgo de disfagia a través de test MECV-V, más del 75% de los pacientes han sido evaluados al ingreso. Más de un tercio de los pacientes presenta disfagia, de los cuales más del 80% precisa dieta adaptada, siendo un grupo minoritario el que requiere dispositivo de nutrición enteral.
Del total de pacientes que presentaron disfagia, sólo uno de cada diez precisó alimentación con dispositivo de nutrición enteral.
Del total de pacientes en seguimiento de su disfagia que inicialmente estaban con dietas adaptadas en consistencia y viscosidad, tras una recuperación funcional en la musculatura orofaríngea, el 90% progresaron hacia texturas y viscosidades menos restrictivas y volúmenes mayores sin aparición de signos de broncoaspiración, favoreciendo una ingesta más eficaz.
Respecto a las complicaciones asociadas a la disfagia, un porcentaje inferior al 12% sufrieron aspiraciones con infecciones respiratorias asociadas a este motivo, siendo mínimo el porcentaje de atragantamiento. Otras complicaciones, como desnutrición y deshidratación, no llegaron a producirse gracias al seguimiento del protocolo que incluye, en caso necesario, suplementos nutricionales.
Financiación
Las autoras no han recibido financiación o ayuda económica para la realización del estudio.
Conflictos de intereses
No existen conflictos de intereses.
Referencias
- Mao L, Wang J, Li Y, Zheng J, Fan D, Wei S, et al. Risk factors for dysphagia in patients with acute and chronic ischemic stroke: A retrospective cohort study. Heliyon. 2024 Jan 17;10(2):e24582. doi: 10.1016/j.heliyon.2024.e24582
- Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R. Dysphagia after stroke: incidence, diagnosis, and pulmonary complications. 2005 Dec;36(12):2756-63. doi: 10.1161/01.STR.0000190056.76543.eb
- Ershov VI. Dysphagia associated with neurological disorders. In Bernardo Filho M, Taiar R, da Cunha de Sá Caputo D, Seixas A (eds.), Therapy Approaches in Neurological Disorders. IntechOpen, 2021. doi: 5772/intechopen.96165
- Guillén-Solà A, Martínez-Orfila J, Boza Gómez R, Monleón Castelló S, Marco E. Cribaje de la disfagia en el ictus: utilidad de los signos clínicos y el método de exploración clínica de volumen viscosidad en comparación con la videofluoroscopia. Rehabilitación. 2011 Oct;45(4):292-300. doi:10.1016/j.rh.2011.06.006.
- Langmore SE, Krisciunas GP, Warner H, White SD, Dvorkin D, Fink D, McNally E, Scheel R, Higgins C, Levitt JE, McKeehan J, Deane S, Siner JM, Vojnik R, Moss M. Abnormalities of Aspiration and Swallowing Function in Survivors of Acute Respiratory Failure. Dysphagia. 2021 Oct;36(5):831-41. doi: 10.1007/s00455-020-10199-8. Epub 2020 Nov 6. Erratum in: Dysphagia. 2021 Oct;36(5):842-853. doi: 10.1007/s00455-020-10226-8
- Donohue C, Coyle JL. Application of meta-therapy to dysphagia rehabilitation. Perspect ASHA Special Interest Groups. 2023;8(4):631-9. doi:10.1044/2022_PERSP-22-00082.
- Hines S, Wallace K, Crowe L, Finlayson K, Chang A, Pattie M. Identification and nursing management of dysphagia in individuals with acute neurological impairment (update). Int J Evid Based Healthc. 2011 Jun;9(2):148-50. doi: 10.1111/j.1744-1609.2011.00211.x
- Clavé P, Arreola V, Romea M, Medina L, Palomera E, Serra-Prat M. Accuracy of the volume-viscosity swallow test for clinical screening of oropharyngeal dysphagia and aspiration. Clin Nutr. 2008 Dec;27(6):806-15. doi: 10.1016/j.clnu.2008.06.011
- Engh MCN, Speyer R. Management of Dysphagia in Nursing Homes: A National Survey. 2022 Apr;37(2):266-76. doi: 10.1007/s00455-021-10275-7
- Soto Á, Guillén-Grima F, Morales G, Muñoz S, Aguinaga-Ontoso I, Fuentes-Aspe R. Prevalencia e incidencia de ictus en Europa: revisión sistemática y metaanálisis. Anales Sis San Navarra [Internet]. 2022 [citado 10 nov 2025];45(1):e0979. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1137-66272022000100012&lng=es
- Sociedad Española de Neurología. Atlas del ictus: España 2019. Madrid: SEN; 2020.
- López Espuela F, Portilla Cuenca JC, Leno Díaz C, Párraga Sánchez JM, Gamez-Leyva G, Casado Naranjo I. Diferencias de género en la calidad de vida a largo plazo tras un ictus: influencia del estado funcional y el estado de ánimo. Neurologia. 2020;35(7):470-8. doi:10.1016/j.nrl.2017.10.002
- Gaspari AP, Cruz EDA, Batista J, Alpendre FT, Zétola V, Lange MC. Predictores de una estancia hospitalaria prolongada en una Unidad Integral para Atención de Accidente Cerebrovascular. Rev Latino-Am Enfermagem [Internet]. 2019 Oct 14 [citado 10 nov 2025];27:e3197. Disponible en: https://revistas.usp.br/rlae/article/view/184253
- Song W, Wu M, Wang H, Pang R, Zhu L. Prevalence, risk factors, and outcomes of dysphagia after stroke: a systematic review and meta-analysis. Front Neurol. 2024 Jul 17;15:1403610. doi: 10.3389/fneur.2024.1403610
- Madu CS, Ajibade VM. Acute Stroke Management and Nursing Intervention. 2025 Jun 26;17(6):e86820. doi: 10.7759/cureus.86820
- Melgaard D, Westergren A, Skrubbeltrang C, Smithard D. Interventions for Nursing Home Residents with Dysphagia—A Scoping Review. Geriatrics. 2021; 6(2):55. doi: 10.3390/geriatrics6020055
- Garavelli F, Ghelfi AM, Kilstein JG. Utilidad del score NIHSS como predictor de complicaciones intrahospitalarias no neurológicas en ictus isquémico. Med Clin (Barc). 2021 Nov 12;157(9):434-7. doi:10.1016/j.medcli.2020.07.034.
- Clave Civit P, García Peris P. Guía de diagnóstico y de tratamiento nutricional y rehabilitador de la disfagia orofaríngea. Barcelona: Glosa; 2011.
- Calvo Izaguerri R, Rodríguez Delgado C, López Vicente AM, Ruiz Contreras E, López Blanco A, Torres Zamorano F. Análisis sistemático de las intervenciones de Enfermería en adultos mayores con disfagia orofaríngea. Ocronos [Internet]. 2025;8(8):834 [citado 10 nov 2025]. Disponible en: https://revistamedica.com/analisis-intervenciones-enfermeria-mayores-disfagia-orofaringea/
- Gabriela-Zulueta M, Ferreira ML, Rainieri MD, Freijo MS, Chaves CA, Sosa R, et al. Abordaje dietético de la disfagia orofaríngea en establecimientos de salud públicos y privados de la República Argentina, año 2021: estudio exploratorio. Rev Esp Nutr Hum Diet [Internet]. 2023 Mar [citado 10 nov 2025];27(1):63-71. Epub 2024 Apr 01. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S2174-51452023000100007&lng=es
- Mondéjar JC, Jiménez J, Ordóñez J, Caparrós T, García A, Ortiz C, López J, Grupo de Trabajo de Metabolismo y Nutrición de la SEMICYUC. Complicaciones gastrointestinales de la nutrición enteral en el paciente crítico. Med Intensiva. 2001 Apr;25(4):152-60. Disponible en: https://www.medintensiva.org/es-complicaciones-gastrointestinales-nutricion-enteral-el-articulo-13013585
